耳鼻喉科成功实施巨大耳内面神经鞘膜瘤切除伴游离神经移植术
41岁的任女士近10年来一直受困于右侧反复面瘫伴面肌痉挛,多次外院诊治,无明显好转。近2月来,患者右侧面瘫持续加重伴听力下降,并可见耳道内肿物生长,严重影响正常生活。在外院影像学检查发现右侧颞骨内占位,周围骨质明显破坏,高度怀疑为面神经鞘膜瘤。但因其部位手术难度极大,家属辗转多家医院。经多方打听,于今年8月来到我院耳鼻喉科就诊。
收住我科后,患者术前行面神经曲面三维重建显示右侧面神经膝状神经节段、鼓室段、乳突段骨质明显破坏。肿瘤向外累及中耳腔及外耳道,上方硬脑膜骨板、下方大血管及神经骨管均已被肿瘤侵蚀破坏(图1)。外耳道肿物进一步活检确诊为面神经鞘膜瘤(图2)。因肿瘤范围大,故手术难度高,术后脑脊液漏、大出血及感染等并发症发生率极高。且此类肿瘤在全国领先手术科室中术后均会出现单侧面瘫加重或全瘫,若切除肿瘤后不进行神经移植,则患者会永久性面瘫,影响美观。
因此,科室进行了全面术前评估准备,并向医务科报备重大手术。在耳鼻咽喉头颈外科主任任晓勇教授主持下,进行了全院MDT讨论。麻醉科雷晓鸣教授、神经外科周乐教授以及全体耳鼻喉科医生进行了术前疑难病例讨论。护理部杨慧护士长、杜小滢副护士长、李静静副护士长带领管床护士张阿玲等人共同参与,对可能出现的术后并发症进行重点护理准备。最终讨论确定采用“面神经鞘膜瘤切除术+游离耳大或腓肠神经移植+腹部脂肪取出术+外耳道封闭术,备颈内静脉结扎,脑脊液漏修补术”。同时进行了术前备血、联系介入科必要时血管栓塞等准备。
8月19日,由张滟副主任医师主刀,张晓彤主任医师指导,王军利主治医师、张燕妮主治医师、手术室巡回白莉平、邓蕊、洗手护士窦旭东、麻醉科牛晓丽教授等多学科通力合作,按照原定计划采用耳后入路,历经7小时将肿瘤从脑膜及大血管表面完整切除。手术同时游离出耳大神经,并成功与面神经断端吻合。其中贴近脑膜端的膝状神经节残端仅存2mm左右,极难缝合,目前国内大多采取生物胶对合粘连或筋膜覆盖等方法连接。但术者为最大限度保证神经传导的可靠性,对此处也成功进行了精细缝合。手术完整保留了肿瘤周围的重要结构,包括颈静脉球、颈内动脉管、硬脑膜及后组颅神经等。术中出血仅约50ml,未输血。术后任女士的病情平稳,未出现单侧全瘫,眼睑可闭合。并且无脑脊液漏、无声音嘶哑及吞咽困难等并发症。患者术后第二日即可下地活动,术后第八天顺利康复出院。
面神经鞘膜瘤起源于包绕面神经神经纤维的施万细胞,也称为面神经施万细胞瘤。渐进性和反复发作的面瘫是其最常见的临床表现,并根据肿瘤生长的部位可不同程度地出现听力症状、前庭症状及相关神经症状。发病高峰为中年人群,且发病率并未存在明显性别及侧别差异,且生长缓慢,病程可长达数十年。该病属于良性肿瘤,但由于面神经走行曲折,毗邻结构组织复杂多样,可累计面神经的任一节段。因其对不同结构的压迫往往对生活有着不同程度的影响,因此对于出现面瘫患者,手术切除为主要治疗方式。但手术难度高、术后并发症多且功能恢复高期待使其成为侧颅底外科领域最具挑战性的疾病之一。
我科耳科团队共有医生11人,均为博士学位,其中博士生导师2人,高级职称8人,人才梯队合理,技术力量雄厚。已能够开展颈静脉球体瘤、听神经瘤切除、侧颅底恶性肿瘤颞骨次全切等手术。该例患者的成功治愈,标志着我科侧颅底外科水平达到了国内领先水平。未来,我科将继续发展诊疗工作水平,提升服务质量,让更多患者获益。
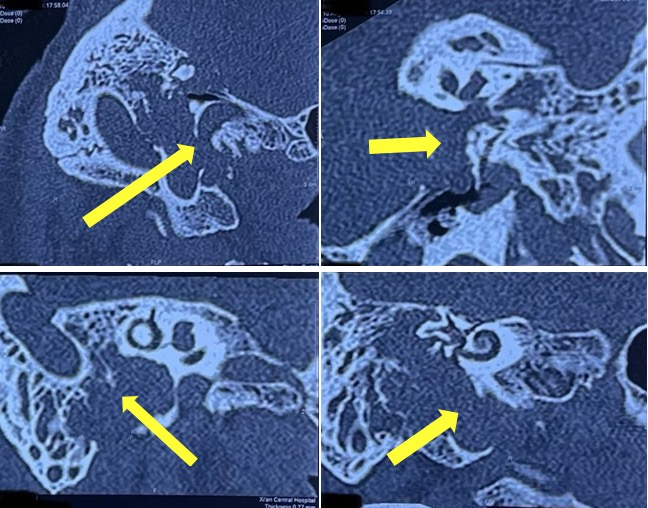
图1 面神经三维重建CT,黄色箭头显示肿瘤侵及范围大

图2 术前病理证实为面神经鞘膜瘤






.jpg)
